Kada antibebi pilule ne deluju pa može doći do trudnoće
Postoje situacije kada antibebi pilule ne deluju, odnosno kada uprkos njihovom korištenju može doći do začeća.Donosimo 6 najčešćih razloga zbog kojih kontraceptivne pilule neće delovati.
-
Zaboravili ste da popijete aktivnu pilulu ili ste prekasno počeli s novim pakovanjem
Najveći razlog zbog kog kontraceptivne pilule ne deluju jeste taj što ih žene ne uzimaju redovno. Preciznije, zaboraviti da popijete pilulu najveća je greška koju možete napraviti, jer tada postoji mogućnost da ćete zatrudneti, naročito ako ste zaboravili da popijete prvu aktivnu pilulu u pakovanju.
Kod većine kontraceptivnih pilula neće se ništa dogoditi ako se radi o sredini ili kraju pakovanja, ali ako počinjete novi ciklus i zaboravite da popijete prvu ili neku od prvih 7 aktivnih pilula, tu može nastati problem. Može se pokrenuti vaš ovulacijski ciklus, koji dalje redovno uzimanje pilula ne može više zaustaviti.
Prva nedelja uzimanja aktivnih pilula najvažniji je za sprečavanje razvoja jajne ćelije, što znači da postoji veća mogućnost začeća ako napravite veću pauzu nego što je propisano između kraja uzimanja jednog pakovanja pilula i početka uzimanja drugog. Nego da zaboravite popiti pilulu u sredini ciklusa.
Zaboravite li da popijete bilo koju pilulu, popijte je čim se setite, ali uzmite i onu koja od tog dana redovno dolazi. Ako ste imali grešku pri uzimanju antibebi pilula, uzmite u obzir da bi kontraceptivno delovanje moglo biti smanjeno, pa bi trebalo da koristite dodatnu mehaničku zaštitu sve dok ne potrošite celo pakovanje.
Kako biste se lakše setili da popijete pilulu, namestite alarm svaki dan ili koristite aplikaciju koja će vas na to podsetiti i pratite dane u nedelji označene na pakovanju.
-
Imate upalu creva ili neki drugi problem sa probavom
Crevne bolesti poput Crohnove bolesti ili upale creva onemogućavaju telu da pravilno apsorbuje bilo kakve oralne medikamente, uključujući i antibebi pilule.
Bilo koje stanje koje utiče na sposobnost tijela da apsorbuje hormone ili koje povećava brzinu kojom se hormoni metabolizuju, može smanjiti dejstvo kontraceptivnih pilula. Hronični proliev takođe može ometati apsorpciju. Imate li dijareju ili povraćate dva ili više dana, morate se dodatno zaštititi.
-
Uzimate određene lekove protiv migrene ili epilepsije
Određene vrste lekova koji se uzimaju u slučaju epilepsije umnožavaju enzime jetre, što znači da se ubrzava proces razgradnje hormona u jetri.
To važi za svaki oblik hormonske kontracepcije, bez obzira na način primjene, dakle i za flaster i za vaginalni hormonski prsten. Neki lekovi za epilepsiju mogu se uzimati i u slučaju migrene, pa pre nego što ih počnu uzimati, žene bi trebalo svom lekaru ili napomenuti kakvu kontracepciju koriste.
-
Ne uzimate pilule tačno u isto vreme svaki dan
Vremenske oscilacije od 3-4 sata neće biti problem kod uzimanja kombinovane hormonske kontracepcije – pilule s estrogenom i gestagenom, iako se svakako preporučuje što redovnije uzimanje. Ali ako pijete pilule koje sadrže samo gestagen potrebno je biti pažljiviji s tačnim rasporedom uzimanja. Ove pilule obično uzimaju žene koje doje ili kada žena iz bilo kojeg razloga ne može uzimati estrogen.
Deluju tako da čine sluz vrata maternice neprohodnom za spermu i ometaju sazrevanje jajašca. S obzirom na to da sadrže samo jedan hormon i manja nepravilnost u uzimanju pilula može smanjiti njihovu kontracepcijsku učinkovitost. Stoga u slučaju zaboravljanja ili kašnjenja s antibebi pilulom sledećih nekoliko dana koristite dodatnu zaštitu.
-
Pijete određene antibiotike
Većina uobičajenih antibiotika, poput onih za infekciju gornjih disajnih puteva, urinarnu infekciju ili nakon vađenja zuba, ne utiče na kontracepciju. Ali neki ređe korišćeni antibiotici mogu uticati na dejstvo kontraceptivnih pilula.
U svakom slučaju, ako vam je dijagnostikovana kakva teža bolest ili se predviđa dugotrajnija terapija, svakako napomenite lekaru da uzimate hormonsku kontracepciju, a on će odlučiti smete li s time i nastaviti.
-
Uzimate gospinu travu
Gospina trava je biljni lek koji se najčešće uzima kod psihičkih stanja kao što su depresija i teskoba. Ova biljka može povećati razgradnju estrogena i tako učiniti oralnu kontracepciju manje efikasnim.
Uzimate li kontraceptivne pilule, najbolje je izbegavati gospinu travu i razmotriti uzimanje drugih biljnih preparata u dogovoru s lekarom ili odabrati neki drugi oblik kontracepcije.
ŽENSKE BOLESTI: Zapalenje grlića materice (cervicitis)
Cervicitis je izraz kojim se označava zapaljenje ili infekcija grlića materice. Većina rezultata pregleda brisa metodom Papanikolau označena je kao cervicitis, ali to ujedno ne znači da se radi o pravom oboljenju ili poremećaju. Zapaljenje grlića materice uvek je prisutno kod infekcija vagine, bolesti koje se prenose seksualnim kontaktom ili kod oboljenja organa male karlice. Ovo oboljenje javlja se kada dođe do povrede tkiva prilikom nameštanja spirale, abortusa ili porođaja. Ako se ne leči, zapaljenje grlića materice može da izazove neplodnost, pošto pojačano lučenje sluzi onemogućava prolazak sperme.
Subjektivne i objektivne smetnje zavise od jačine i dužine trajanja bolesti. Obično se javljaju smetnje u vagini i bolovi pri seksualnom odnosu. Takođe je čest bol u donjem delu trbuha i/ili postoji nagon za čestim mokranjem. Kod jakih zapaljenja javlja se i povišena temperatura.
Postavljanje dijagnoze
Na dodir cerviks je osetljiv i povećan, a pri pomeranju se javlja nelagodan osećaj. Ukoliko se samopregled vrši spekulumom, vidi se da je grlić crven i lako natečen. Ako je zahvaćen samo kanal grlića nema vidljivih promena, ali se primećuje žućkasti iscedak iz spoljašnjeg ušća grlića. Ginekološki pregled kod lekara/ke je potreban da bi se odredio uzrok bolesti.
Lečenje
Kod zapaljenja grlića materice se primenjuju antibiotici zavisno od uzroka bolesti. Antibiotici se prepisuju u obliku kapsula, tableta ili injekcija. Vrsta antibiotika se bira prema uzročniku zapaljenja. Kod hroničnog toka bolesti neki put se kao krajnje metode primenjuju elektrokauterizacija ili krioterapija. Treba imati na umu da ove metode, iako su veoma uspešne, u sebi nose opasnost po plodnost žene.
Alternativne metode lečenja
Ukoliko su simptomi blagi, a ne postoji zaraza koja se prenosi polnim putem ili zapaljenje organa male karlice, može se primeniti lečenje ispiranjem biljnim čajevima ili vitaminom C. Tableta vitamina C od 500 mg rastvori se u četvrt litra vode i tim rastvorom se tušira grlić tokom tri do četri nedelje. Radi ubrzavanja izlečenja i jačanja odbrambenog sistema organizma vitamin C treba i piti u dozama od 500–1000 mg na dan. Takođe je iz istih razloga dobro uzimati i preparate cinka (25 mg/dan) i vitamina E (400 mg/dan). Vitamin E se može primeniti i lokalno, direktno na grlić.
Žena treba da se što više odmara i da se dobro hrani nezavisno od načina lečenja koje se primenjuje. Za vreme menstruacije ne treba koristiti tampone.
ŽENSKE BOLESTI: Stidne vaši
Stidne vaši su posebna vrsta insekata, koji žive na dlakama stidnog predela, a vrlo retko na dlakama grudi, ruku, trepavicama ili obrvama. Zaraza se prenosi intimnim fizičkim kontaktom ili preko posteljine, peškira i odeće koje je koristila zaražena osoba.
Glavni simptom je nepodnošljiv svrab genitalnog predela ili drugih delova koji su zahvaćeni vašima. Dijagnoza se lako postavlja jer su ovi paraziti vidljivi golim okom.
Mada je teško, treba izbegavati češanje jer se na taj način stidne vaši mogu preneti i na druge delove tela. Ponekad snažno i dugotrajno češanje omogućava razvoj prave bakterijske infekcije. U lečenju stidnih vaši kod nas se najčešće primenjuje Gamex gel. Zaraženi delovi tela se namažu gelom, i tako namazani ostaju tri dana, a zatim se gel odstrani pranjem. Postupak treba ponoviti posle osam dana. Može se pokušati i alternativno lečenje boravkom u veoma toploj sauni. Takođe je veoma važno da se istovremeno leče sve osobe sa kojima je zaražena osoba dolazila u kontakt (muž, prijatelj, članovi porodice), bez obzira da li imaju ili nemaju simptome zaraze. Važno je da se posle primene leka promeni krevetnina, veš, odeća i peškiri, jer iako odrastao parazit ugine za 24 časa od prestanka kontakta sa ljudskim telom, njegova jajašca žive još šest dana nakon tog vremena. Upotrebljavane stvari treba što pre dati na hemijsko čišćenje ili oprati u ključaloj vodi. Svrab može potrajati još nekoliko dana po izlečenju, posebno ako je koža nadražena češanjem. Preparati koji sadrže ekstrakt aloje mogu da ublaže neprijatan osećaj svraba. Predrasuda je da su stidne vaši bolest prljavih osoba, svaka žena se može zaraziti ovim parazitom bilo kad i na bilo kojem mestu. Isto tako se vrlo jednostavno i brzo može i izlečiti. Zarazu stidnim vašima ne treba doživljavati kao ličnu sramotu.
ŽENSKE BOLESTI: Otkrivanje šuge može biti prilično teško
Šugu izaziva mali parazit koji ispod površinskog sloja kože iskopa brazde u kojima polaže jaja i odlaže svoj izmet izazivajući intenzivan nadražaj. Najčešći znaci oboljenja su intenzivan svrab, koji je naročito jak noću i sitne, crvene bubuljice ili brazgotine koje se nalaze na koži između prstiju na rukama, ispod dojki, na trbuhu, oko polnih organa i zglobova. Češanjem se izazivaju povrede kože, pa se na pozleđenim mestima vide ogrbotine i krastice. Vrlo česte komplikacije su sekundarne bakterijske infekcije.
Šuga je veoma zarazna. Prenosi se dodirom, seksualnim kontaktom, preko posteljine, peškira, odeće, čak i preko nameštaja. Razvoj bolesti može trajati mesec dana, pa i duže. Za to vreme mogu da se zaraze sve osobe sa kojima je inficirana osoba bila u kontaktu.
Otkrivanje šuge može biti prilično teško, jer promene na koži liče na niz drugih bolesti kao što su ekcem, alergijske reakcije ili neke druge kožne bolesti.
Šuga se leči Gamex gelom ili emulzijom i emulzijom benzil benzoata. Uveče posle kupanja se osim glave i vrata namaže celo telo gelom ili emulzijom. Sledećeg jutra se sve opere. Postupak se ponavlja trećeg i petog dana od početka lečenja. Lečenje se primenjuje i na sve osobe koje su bile u bliskom kontaktu sa obolelom. Važno je da se posteljina, peškiri, odeća i ostali predmeti, operu vrelom vodom i ispeglaju.
Treba znati da, svrab može da potraje još nekoliko dana ili nedelja posle lečenje i najčešće je posledica preosetljivosti kože kojoj je potrebno izvesno vreme da se nadražaj smiri. Kozmetički krem koji sadrži ekstrakt aloje može da pomogne u ovakvim situacijama.
ŽENSKE BOLESTI: Lečenje laserom
Lečenje laserom se često primenjuje kao zamena za lečenje metodom konizacije, kauterizacije ili krioterapije. Sastoji se u primeni laserskih zraka u cilju uništavanja malih polja bolesne sluznice grlića. Laserom se okolne zdrave ćelije vrlo malo ili uopšte ne oštećuju. Primena lasera uglavnom ne izaziva krvavljenje na mestu intervencije i omogućava brzo zaceljenje. Nažalost, s obzirom da je ova metoda novijeg datuma njena primena je uglavnom vezana za veće bolnice, medicinske centre ili dobro opremljene privatne ordinacije. Međutim, činjenica je da bi primena lasera mogla da zameni sve napred navedene procedure.
Posle intervencije laserom, treba imati u vidu da pregled metodom Papanikolau više nedelja može biti pozitivan na atipične ćelije.
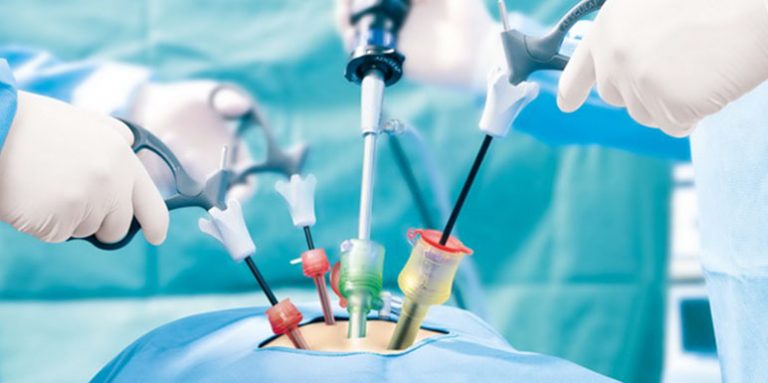
ŽENSKE BOLESTI: Laparoskopija
Laparoskop je instrument cevastog oblika snabdeven izvorom svetlosti koji se kroz mali rez ispod pupka uvodi u trbušnu duplju i omogućava lekarima da posmatraju matericu, jajovode i jajnike.
Laparoskopija je korisna u postavljanju dijagnoze cisti jajnika, vanmaterične trudnoće, neplodnosti, neobjašnjenih bolova u trbuhu, izraslina, endometrioze ili u otkrivanju spirale koja je probila matericu. Upotrebljava se i pri primeni nekih od tehnika sterilizacije žena. Laparoskopija se izvodi u bolničkim uslovima uz primenu opšte ili lokalne anestezije. Pre uvođenja laparoskopa, lekar/ka će uduvati u stomak ugljen dioksid da bi se creva razišla i da bi se omogućila bolja vidljivost organa male karlice. Ako se zahvat radi pod lokalnom anestezijom može da se oseti neprijatan pritisak ili naduvenost. Bol ispod rebara u prvih nekoliko dana posle laparoskopije posledica je postepene resorpcije uduvanog gasa.
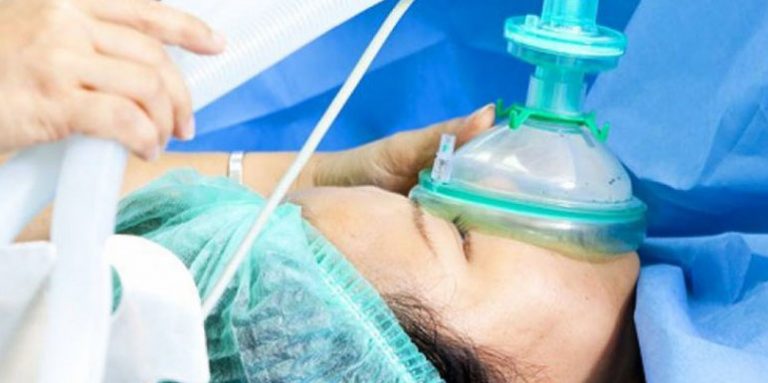
ŽENSKE BOLESTI: Anestezija
Neophodno je obavestiti se o vrsti anestezije koja će se primeniti kao i o vrsti operacije koja će biti izvedena. Pre operacije, osobi koja je zadužena za izvođenje anestezije treba postaviti sledeća pitanja:
-
Koji oblik anestezije će biti primenjen?
-
Zašto je izabran baš taj oblik anestezije?
-
Kako će anestezija biti data?
-
Kako ćete se osećati posle anestezije?
-
Koji su rizici, a koje prednosti izabrane anestezije u odnosu na druge oblike?
Ne treba zaboraviti da se anesteziologu saopšte obaveštenja o bilo kojoj vrsti alergijskih reakcija na lekove, o reakcijama na prethodne anestezije, kao i o lekovima koji se uzimaju i o bolestima od kojih se bolovalo ili boluje.
Suština anestezije je blokiranje bola. Postoje tri tipa anestezije: opšta (bolesnica je bez svesti); regionalna ili konduktivna (uključuje spinalnu i epiduralnu) kod koje je bolesnica budna, ali su pojedini delovi tela, najčešće donji, neosetljivi; i lokalna kod koje je samo deo koji se operiše neosetljiv na bol. Kod opšte anestezije u otklanjanju bola blokirane su strukture mozga koje prepoznaju bol. Kod regionalne i lokalne anestezije blokirani su signali koji se šalju u kičmenu moždinu i mozak sa mesta koje je anestezirano.
Postoji više vrsta opšte anestezije u zavisnosti od načina na koji se izvodi. To su tzv. intravenska (anestetik se daje u venu), inhalaciona (anestetik se primenjuje udisanjem) ili kombinovana (intravenska i inhalaciona). Pre svake od navedenih vrsta anestezije daju se lekovi kojima se postiže opuštanje, što celu procerduru čini lakšom. Posle opšte anestezije može se javiti muka, vrtoglavica ili konfuzija, koje traju od nekoliko sati do nekoliko dana. Veoma retko, otprilike na 20. 000 izvedenih slučajeva komplikacije mogu da izazovu paralizu ili smrtni ishod.
Spinalna anestezija najčešće se izvodi ubrizgavanjem lokalnog anestetika u kanal kičmene moždine. Time se postiže neosetljivost nogu, male karlice ili delova tela iznad ovih struktura što zavisi od dela tela koji se operiše. Spinalna anestezija se najčešće koristi za operacije organa trbušne duplje.
Propratna pojava izazvana primenom spinalne anestezije je najčešće glavobolja, koja ponekad traje više dana.
Epiduralna anestezija se izvodi kontinuiranim ubrizgavanjem anestetika u najniži deo kičmenog stuba čime se blokiraju nervni završetci koji inervišu velike površine tela, noge, međicu, mišiće i organe male karlice. Ovaj vid anestezije primenjuje se kod porođaja i operacija na završnom delu debelog creva ili polnim organima.
Kod lokalne anestezije se ubrizgava tečnost ili nanosi žele, u ili na predeo na kome se želi izvršiti najčešće neki ograničeni hirurški zahvat. Ovde se radi o blokadi specifičnog živca koji inerviše deo na kome se izvodi intervencija.
ŽENSKE BOLESTI: Šilerov test
Šilerov test se izvodi pomoću jodnog rastvora i primenjuje se onda kada se žele odrediti mesta na grliću ili materici sa kojih će se biopsijom uzeti tkivo za dalje pretrage. Normalno tkivo obojeno jodnim rastvorom dobija tamno mrku boju, dok se bolesno tkivo ne prebojava.