Dvanaest najefektivnijih lekove protiv zubobolje
Ove prirodne alternative su vrlo efikasne i mogu biti veoma od pomoći kada patite od zubobolje i radije biste da izbegnete posetu zubaru.
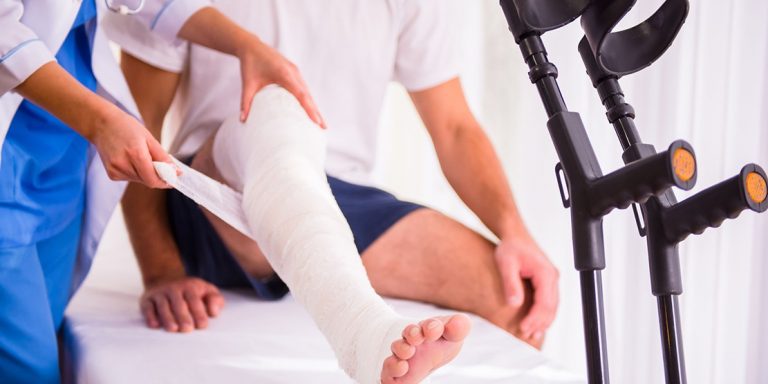
Čuvajte se povreda na snegu i ledu: Klizavo, lako do gipsa
Žene su više ugrožene, jer im je koštana struktura oslabljena osteoporotičnim promenama. Prelom kuka kod starijih može da dovede do embolije i infekcije pluća usled dugog ležanja
Na poledici, naročito ako je prekrivena snegom, niko nije stabilan. Bez obzira na pažljiv hod, korak je često nemoguće kontrolisati, zbog čega mnogi doživljavaju veoma neugodne padove. Ako imate sreće, samo ćete se ugruvati ili istegnuti neku tetivu. Međutim, ono čega se svi pribojavaju jeste iščašenje ili prelom dugačkih kostiju i zglobova.
– Proklizavanju i padovima je najviše sklona starija popupalcija. Žene su posebno ugrožene, jer je kvalitet koštanih struktura kod većine oslabljen osteoporotičnim promenama. U starosnom smislu, svaki pad osoba između 70 i 80 godina uglavnom se završava povredom kuka i ručnog zgloba, a nešto ređe lakta, ramena i skočnog zgloba. Prelom kuka, odnosno vrata butne kosti, kao i tipičan prelom podlaktice u predelu ručnog zgloba, dominira u najvećem procentu – objašnjava mr sci med dr Boris Vukomanović iz Instituta za ortopedsko hirurške bolesti “Banjica”:
* Povreda kuka kod starijih osoba predstavlja ozbiljnu traumu?
– Da, zato što gotovo svako od njih ima jednu ili više hroničnih bolesti. Najčešće su to bolesti srca i krvnih sudova, dijabetes, nekada i karcinomi… Sve te bolesti komplikuju proces oporavka, zbog čega neretko dolazi i do ozbiljnih problema u vidu embolije, pa i smrtnog ishoda. Duga vezanost za krevet zbog sporog oporavka dodatno otežava ozdravljenje. Zato je kod starijih osoba nekada potrebna hitna operacija kuka da bi se pacijent što pre uspravio i osposobio za hod. Na taj način se sprečava mogućnost pojave embolije ili infekcije pluća, koje i nastaju usled dugog ležanja.
* A kod mlađih?
– Kod mlađih osoba i kod dece su prisutna uganuća i istegnuća kolena, skočnog zgloba, ramena. U povećanom procentu povrede se dešavaju i zbog toga što rekreativci i drugi zaljubljenici planine i zimskih sportova, na skijaške i druge staze odlaze nedovoljno pripremljeni. Da bi se to izbeglo ili makar svelo na najmanju moguću meru, pre odlaska na skijanje telo treba vežbanjem fizički dobro pripremiti, a mišiće i zglobove ojačati. Prilikom skijanja najčešće dolazi do povreda kolena i ramena. Obično su to uganuća, a kod težih ozleda dolazi do iščašenja zglobova i preloma kostiju. Iako u prvom momentu distorzije, odnosno uganuća, izgledaju kao lakše povrede, neophodno ih je hitno zbrinuti i na pravi način lečiti. Povređeni i u ovom slučaju mora da bude apsolutno disciplinovan, odnosno treba da poštuje sve savete i preporuke lekara. Tamo gde je neophodno pribegava se radikalnom lečenju, odnosno operaciji, da bi došlo do bržeg funkcionalnog oporavka.
* Zašto je važna disciplinovanost?
– Zato što se često u takvim situacijama previde neka druga potencijalno teža stanja, kao što su promene na ligamentima. Ukoliko se povreda ne sanira na pravi način, kasnije mogu da se ispolje posledice u vidu nestabilnosti zglobova i degenerativne promene koje zahtevaju ozbiljno lečenje. Zapravo, svaka povreda treba da bude ispraćena od strane lekara, jer samo on može da proceni stepen ozbiljnosti i shodno tome odredi odgovarajuću terapiju. U suprotnom, naizgled i najlakše povrede kasnije često zadaju ozbiljne komplikacije. Stepen oporavka u značajnoj meri zavisi od dobre stručne procene. Nekada je neophodna hitna operacija, nekada se ona odlaže, a nekada se pribegava konzervativnom načinu lečenja.
* Šta je još važno kod zbrinjavanja ovih povreda?
– U nepristupačnim mestima, u odsustvu stručnog lica, narod se opredeljuje za pomoć nadrilekara, odnosno nameštača kostiju. To je pogrešno, jer pravi stepen povrede može da proceni za to stručno osposobljeno lice. Zato mora da se nađe način i dođe kod lekara koji svojim znanjem, pregledom i dijagnostičkim procedurama treba da isključi i najmanju sumnju da je povreda ozbiljnija nego što izgleda. Dok se kod lekara ne stigne, na povređeno mesto stavite hladne obloge i zauzmite umirujući položaj sa ograničavanjem pokreta.
LEDENA KIŠA NAJOPASNIJA
Iskustvo pokazuje da je najveći broj padova i povreda u vreme ledene kiše. U takvim uslovima je najbolje ne izlaziti dok se trotoari i druge površine za hodanje ne očiste. Ako se na klizav teren već mora, onda nikako ne držati ruke u džepovima. Slobodne ruke su potrebne u slučaju klizanja i padanja, da se pomoću njih održite nekako na nogama. Na rukama treba imati rukavice, a na nogama obuću koja se ne kliže. Kretati se uz zid zgrada, vodeći računa o ledenicama. I nikada u alkoholisanom stanju ne izlaziti na ledom okovane ulice. Za volan sedite samo u slučaju preke nužde, jer je na klizavim ulicama i putevima stepen saobraćajnih nesreća daleko veći. Povrede su izuzetno ozbiljne jer najčešće stradaju vrat i glava – upozorava naš sagovornik.
LEČENjE
Prelomi bez većih distorzija zbrinjavaju se gipsom, kao najčešćim vidom imobilizacije na putu do ozdravljenja. Kod iščašenja velikih zglobova hitno se radi repozicija, odnosno vraćanje zgloba u anatomski položaj. Kratkotrajno, tri do šest nedelja, dok ne zarastu meka tkiva, stavlja se i imobilizacija, a zatim se tri do četiri sedmice pribegava fizikalnim procedurama, do konačnog vraćanja zgloba u funkcionalno stanje, kakav je bio pre povrede. Iako su ovo vidovi konzervativnog lečenja, kontrole u prva dva do četiri dana od trenutka povrede su obavezne, radi sprečavanja bilo kakvih komplikaacija – kaže dr Vukomanović.
izvor: novosti
LJUBAVNI i ZDRAVSTVENI HOROSKOP za 2018. godinu i POKLONI 12 BISER MASKI – Za akne, bore, pege i fleke
Da bi ste učestvovali u nagradnoj igri potrebno je da ovaj tekst postavite kog vas I da ga prosledite prijateljima. Vaše podatke (ime, prezime, adresa) dostavite preko https://ordinacija.tv/kontakt/. Mozete neogranicen broj puta da se prijavite al uvek morate da postavite bilo koji tekst sa portala https://ordinacija.tv/ I da ga prosledite prijateljima. Spisak nagradjenih ce biti objavljen 09.3.2018 god. Na portalu https://ordinacija.tv/
OVAN
Zdravlje
Godišnji horoskop za Ovna 2018. pokazuje da stvari izgledaju sjajno u pogledu zdravlja. Iskoristite ovo stanje da još više vežbate svoje telo, srce i um. Hranite se zdravo, vežbajte i obezbedite svom organizmu dovoljno sna.
Ovo je godina kada možete da se isprobate u novom sportu o kom ste u poslednje vreme razmišljali ili da odvojite malo vremena za sebe i izbacite negativnu energiju u teretani. Pronađite način da kanališete tu energiju, brinite o svom telu i 2018. će se pokazati kao dobra godina za vaše zdravlje.
Bila je ovo godina borbe za Ovnove, a i 2018. godina pokazaće se kao takva, i sa puno napretka na svim poljima. Svi napori koje ste uložili ranije sada će se višestruko isplatiti, naročito na polju posla i finansija.
Biser maska – Za akne, bore, pege i fleke. Unazad milenijumima se koristi, ali zbog nedostupnosti pre par hiljada godina bio je neprocenjivo blago, pa su mogli da ga koriste samo članovi carskih porodica. U prošlom veku otkriven je način za uzgoj bisernih školjki, gde vec sebi mogu da ga priušte i imucniji članovi drustva, a u protekloj deceniji je poprilicno popularizovan te je napokon i biserni prah postao dostupan prosečnoj osobi. Biser je za negu kože kao voda za žedj. Nakon prve upotrebe Biserne maske i to posle samo 10 do 15 minuta Vase lice je zategnutije, akne isušenije, koža nežnija… Redovnom upotrebom primeticete da su oziljci i duboke bore sve neupadljiviji, a pege i fleke sve bledje i tako do potpunog nestanka. Biser maska za lice je dostupna u svim apotekama kao i online na sajtu apoteke Lora http://shop.apotekalora.rs/nega-lica/biser-maska-za-lice-detail.html ili na tel: 064/816-31-24
Posao i finansije
Ovnovi, ne počinjite da trošite novac još uvek, ali 2018. izgleda kao odlična godina što se tiče novca. Dosta ste radili, spremite se za naplatu! Mnogi od vaših projekata, ideja i poslovnih poteza će dati rezultate u 2018. To može da znači da je vreme za unapređenje, skok u karijeri ili čak dalje razvijanje poslovnih ideja i planova.
Kada je reč o poslu i novcu, 2018. je vaša godina. Većina vaših sposobnosti će doći do izražaja još u prvom delu godine, pa zato pucajte na visoko. Gledajući godišnji horoskop za Ovna 2018., može se sa sigurnošću reći da nema razloga za oklevanje kada sve što zamislite zvuči kao sjajna ideja.
Ljubav, porodični i društveni život
Ponekad, uspeh u jednoj oblasti znači malo više angažovanja u drugoj. Godišnji horoskop za Ovna 2018. pokazuje da će porodični i intimni odnosi biti zategnuti u prvom delu godine. U stvari, mogu i da izmaknu kontroli. Budite spremni da čvrsto držite u rukama čak i najmanju nesuglasicu vezanu za porodicu ili voljenu osobu.
Ignorisanje malih znakova upozorenja može dovesti do velikih problema. Ako želite harmoniju 2018, budite spremni da razgovarate o problemima. Budite voljni da rešavate probleme koji nailaze, ne prepuštajte ništa slučaju. Godišnji horoskop za Ovna 2018. pokazuje da postoji realna mogućnost da, ukoliko prevaziđe dramatične trenutke u prvom delu godine na ljubavnom planu, ostatak godine neće nailaziti na prevelike prepreke.
BIK
Zdravlje
Za Bika retko da postoje izazovi kojima ne mogu odgovoriti. Bikovi su poznati po tome što su tvrdoglavi, oni nikada ne odustaju. Zato iskoristite tu svoju osobinu ove godine ako budete primorani da se borite za svoje zdravlje. Pristupite zadatku logički. Šta je ono što uspjeva? Šta ne? Radite više od onoga što daje pozitivne rezultate i eliminišite sve ono što ne daje.
Godišnji horoskop za Bika 2018. pokazuje da bi to moglo značiti da se odreknete nekih zadovoljstava, na šta niste u potpunosti spremni, ali kada je u pitanju zdravlje, krajnje je vreme da se odreknete nezdravih navika. Ne dozvolite da tvrdoglavi stav radi protiv vas.
Tvrdoglav, ali strpljiv, Bik je uvek spreman da preživi oluju. Godišnji horoskop za Bika 2018. pokazuje da će mu ove osobine pomoći tokom težih razdoblja 2018. Prvi dio godine će donijeti borbu za posao i novac, dok će zdravstveni problemi takođe izazvati konfuziju tokom cele godine.
Dobra vest je da su ljubav i intimnost sve vreme na vrhuncu, što će omogućiti Biku da ima stalnu podršku. Izazovi će ga i ove godine dovesti do ličnog rasta i promene, a sve vodeći ka pozitivnim ishodima.
Zlatno grlo – Potpuno prirodan preparat koji blagotvorno deluje kod upale grla i usne duplje, bolova u grlu, promuklosti i nadražajnog kašlja. Da se i vaš glas daleko čuje! Sedam brižljivo odabranih, tradicionalnih biljnih komponenti: Fructus Canarii,Flos Lonicerae, Oleum menthae dementholatum, Fructus momordicae, Exocarpium citri rubrum, Oleum eucalypti, Anisi stellati uz primenu savremene tehnolgije koja omogućava i postepeno otapanje u ustima čine ovaj preparat veoma efikasnim u rešavanju problema sa grlom, gornjim disajnim putevima i nadražajnim kašljem. Lozenge Zlatno grlo:deluju antiinflamatorno, neguju sluzokožu grla, jačaju imunitet, čuvaju glasne žice. Zlatno grtlo je dostupno u svim apotekama
Posao i finansije
Prema godišnjem horoskopu za Bika 2018, najvećeg neprijatelja na poslu kog će Bik imati je samog sebe. Čak i ako svetska ekonomija izaziva napor i zbrku, nema potrebe da se to internalizuje. Brige o svemu, o poslu ili dugovima, vašoj budućnosti neće mnogo pomoći.
Umesto toga, skoncentrišite se na svoje najbolje kvalitete i verujte da ste u stanju da odradite odličan posao. A ako ne možete, preduzmite nešto! 2018. je dobra godina za Bika za učenje novih veština i razvoj sposobnosti.
Možda ćete se iznenaditi – meseci od januara do maja su stvoreni za uspeh. Ne dozvolite sebi da zbog sumnje u sebe izađete iz igre.
Ljubav, porodični i društveni život
Ono što je sigurno je da ćete ove godine dobiti punu podršku prijatelja, porodice i voljenih. Godišnji horoskop za Bika 2018. pokazuje da će u ovoj godini romantika biti sve vreme na vrhuncu. Vaša sposobnost da komunicirate, poverite se i otvorite svom partneru doprinosi učvršćivanju vaših odnosa.
Takođe, i poverenje koje imate jedno prema drugom je ključni deo vaše veze. Ako ste tek na početku, ne žurite što pre u intimu, već se što bolje upoznajte. Pustite da se strast malo ohladi i omogućite stvarima da se dešavaju polako. Imate više nego dovoljno prijatelja, a upoznaćete i nove u periodu mart-juni.
BLIZANCI
Zdravlje
Godišnji horoskop za Blizance 2018. pokazuje da će biti nekih uspona i padova što se tiče zdravlja, tako da je dobro da to imate na umu. Ne odlažite osnovne stvari do poslednjeg trenutka, kao što je poseta ljekaru.
Pregled ljekara može brzo da vam riješi probleme ako se oni pojave. Srećom, imate divnu podršku osoba koje vas okružuju i na njih se možete osloniti kada god vam je potrebna pomoć. Samo se nemojte ustručavati da tražite ono što vam treba.
Ovaj znak je poznat po tome što stalno menja mišljenje, ali ove godine Blizanci neće imati mnogo tema za diskusiju. Godišnji horoskop za Blizance 2018. pokazuje da su stvari prilično jasne. Biće tu i tamo nekih napada na vašu karijeru, ali u većini slučajeva neće uticati na vašu finansijsku situaciju. Vaš ljubavni život će biti zadovoljavajući i neće zahtevati nikakve značajne promene.
Vašem zdravlju će biti potrebno malo održavanja, tako da ćete morati da uzmete u obzir osnovnu brigu o sebi. Drugim rečima, Blizanci, imate ispred sebe godinu gde je put prilično očigledan, tako da možete da pronađete svoj mir.
Liofilizovani matični mleč – Jedini preparat čistog matičnog mleča u kesicama namenjen za sublingvalnu resorpciju. Zahvaljujući sublingvalnoj resorpciji iskoristljivost dragocenih sastojaka mleča je potpuna, a dejstvo brzo i maksimalno. ispoljava jako direktno antivirusno i antibakterijsko dejstvo.jača imuni sistem i stimuliše imuni odgovor.deluje kao snažan antioksidans.povećava broj i pokretljivost spermatozoida.povoljno deluje kod obolelih od hroničnih bolesti i sprečava komplikacije oboljenja (dijabetes, hipertenzija, kardiovaskularne bolesti, sterilitet…)ima pozitivan učinak i kod nervnih poremećaja kao što su multipkla skleroza i Parkinsonova bolest.stimuliše rast i razvoj pothranjene dece.ubrzava oporavak od bolesti, regeneriše i revitalizuje organizam. Matični mleč je dostupan u svim apotekama kao i online na sajtu apoteke Lora http://shop.apotekalora.rs/dijabetes/liofilizovani-maticni-mlec-detail.html ili na tel: 064/816-31-24
Posao i finansije
Blizanci, pripremite se. Kada počne 2018., naći ćete se na meti na radnom mestu. Ljudi će dolaziti po ono što imate i daće sve od sebe da vam to i uzmu. Ostanite jaki. Glavu gore, uradićete dobar posao i ne ustručavajte se da se sami pohvalite.
Skrenite pažnju na sebe nadređenima koliko doprinosite poslu, tako da oni sa sabotažom na umu ne uspeju u svojim naporima da vas potkopavaju. Godišnji horoskop za Blizance 2018. pokazuje da će dobar deo godine biti nepredvidiv i zahtevan, ali vas očekuje veliki profesionalni napredak u novembru ili decembru.
Ljubav, porodični i društveni život
Godišnji horoskop za Blizance 2018. pokazuje da, kada je reč o odnosima, vi ste ona uobičajena, neodlučna osoba. Ovo nije godina da se donose velike odluke, ali stalno ćete vagati prednosti i mane vaše veze. Šanse su velike da ćete želeti da promenite život od januara do juna, ali to premišljanje će samo doneti stres.
Evo jednog saveta Blizancima: može biti mnogo bolje ako cenite ono što imate. Imate odlične prijatelje, porodicu i međuljudske odnose! Dakle, potrebno vam je vreme da to i primetite. Razvijajte ove odnose. Usporite malo, osetite miris cveća i prestanite da mislite da je trava zelenija na drugom mestu. Umesto toga, uživajte u luksuzu mira u odnosima koji vam donosi 2018. godina.
RAK
Zdravlje
Uvek emotivan, Rak je često samom sebi najgori neprijatelj kada je zdravlje u pitanju. Godišnji horoskop za Raka 2018. donosi dobre i pozitivne emocije, a zdravlje bi trebalo da ostane jako dobro ako se stres svede na minimum. Kao i uvek, odmarajte se dovoljno i ugađajte maksimalno sebi u danima kada vam se čini da ne možete da postignete sve.
Ovo je uzbudljivo vreme za Raka! Godišnji horoskop 2018. pokazuje da će život možda delovati pun misterije i intrige za preosetljive Rakove. Iako će se stvari možda dešavati malo presporo za vaš ukus, Rakovima će 2018. doneti interesovanje za učenje, kreativnost i mnogo novih mogućnosti.
Hemor M – Mošusna mast protiv hemoroida. Receptura stara više od 400 godina. Posebno napravljena savremenom tehnologijom za tržište Evrope. Sastav:mošus, bezoar, biser, ćilibar. Indikacije:hemoroidi (spoljašnji, unutrašnji i mešoviti)analne fissure, perianalni ekcemi, analni svrab. Efekti:
Ublažava otekline hemoroida i bolove u predelu analnog otvora, a posebno je efikasna u tretmanu hemoroida praćenih krvarenjem. Potvrđeno je i pozitivno dejstvo Hemor M masti u tretmanu fisura, perianalnih ekcema i analnog svraba.
Hemor M je dostupan u svim apotekama kao i online na sajtu apoteke Lora http://shop.apotekalora.rs/hemoroidi/hemor-m-mast-za-hemoroide-detail.html ili na tel: 064/816-31-24
Posao i finansije
Rakovi, vi verujete da je to što radite ispravno. Zato može biti veoma frustrirajuće kada vas zaobiđu pozitivni poslovni rezultati. Kada 2018. počne, vi ćete se osećati kao da ste na vrhu sveta u profesionalnom smislu. Godišnji horoskop za Raka 2018. pokazuje da će se u prvom delu godine poslovni problemi nakupljati.
Nagrade će otići onima koji su već uložili dosta vremena i energije da bi postigli ono što žele. Ako niste uložili u posao, biće vam teško da gledate kako su drugi uspešni. Sa jedne strane, znaćete da je to jedino fer. U stvari, ispravno je što će drugi uspeti. Sa druge strane, moraćete da razmislite o postupcima koji su vašu karijeru skrenuli sa puta.
Preispitajte se i shvatite na čemu treba poraditi još više da biste ostvarili uspjeh u drugom delu godine. Ne brinite – ovo ne znači da 2018. nema šta da vam ponudi. Godišnji horoskop za Raka 2018. pokazuje da će tokom leta vaše finansije biti dobre, ali možda ne u onoj meri u kojoj ste se nadali.
Ljubav, porodični i društveni život
Početak godine bi mogao da bude pun iskušenja. Odnosi koje ste pokušavali da popravite ili poboljšate mogu lako da krenu u suprotnom smeru, a sve na osnovu jedne nepažljive reči. Tokom ovog perioda, shvatite da od vašeg ponašanja sve zavisi. Budite pažljivi sa rečima i pokušajte da vežbate strpljenje.
Zapamtite, vi niste uvek u pravu. Posvetite više vremena slušajući svog partnera i zajedno radite na tome da shvatite vaše međusobne potrebe. Ulaganje u ljubav je obavezno u prvom delu kalendarske godine ako želite da učvrstite vaš harmoničan odnos.
LAV
Zdravlje
Vitalni i moćni, služiće vas odlično zdravlje. Jedite zdravu hranu, vežbajte ili se što više opuštajte. Odmor je ključ u 2018. godini. Dešavaće se toliko stvari da ćete biti u iskušenju da preskočite odmor i vežbe, ali kada to uradite, osetićete efekte. Zapamtite da je za zdravlje najbitnija umerenost u svemu.
Na mnogo toga ćete biti ponosni! Godišnji horoskop za Lava pokazuje da ste naporno radili i da ćete vidjeti ostvarenje svog napornog rada u karijeri. Otvaraju se mnoge mogućnosti, ljudi će vam se diviti za genijalnost, a možda čak i predložiti nove poslovne poduhvate. Činiće vam se kao da vam se svi sa strane dive, osim osoba najbližih vama.
Da biste održali sklad 2018. godine, potrebno je vremena da uspostavite ravnotežu u svom životu. Ne vrti se celi svet oko vas, iako imate mnogo kvaliteta.
Kalkulit sirup – efikasno eliminiše pesak i kamen iz urinarnog trakta.
Kalkulit je potpuno prirodan preparat, sastavljen od 13 brižljivo odabranih
biljnih komponenti, koji pozitivno utiče na funkciju bubrega i doprinosi smanjenju rastvaranju i eliminaciji kamenaca i peska iz urinarnog trakta. Indikacije: nefrolitijaza (kamen u bubregu);cistolitijaza (kamen u mokraćnoj bešici) ;uretrolitijaza (kamen u mokraćnom kanalu); eliminacija kamena nakon litotripsije i nefrolitotomije;prevencija recidiva urolitijaze. Kalkulit sirup je dostupan u svim apotekama
Posao i finansije
Godišnji horoskop za Lava pokazuje da će 2018. početi veoma burno! Promocije, priznanja, pažnja … sve stvari za koje Lav živi. Ovakva vrsta uspeha će se nastaviti tokom cijele godine, što je dobro, imajući u vidu nove ideje ili nastavak projekata koje ste zanemarivali u poslednje vreme.
Započinjanje novog posla ili poboljšanje starih odnosa može doneti veliki usjeh.
Najbolji savet za 2018. je da nastavite da tražite nove mogućnosti, zato što možete jako puno od toga dobiti. Ako nešto ne ide kako treba, ne gubite vrijeme.
Pristupite iz drugog ugla. Godišnji horoskop za Lava 2018. pokazuje da ćete imati puno uspeha u ovoj godini, tako da, ako se jedna opcija zatvori, ne nervirajte se. Otvoriće se nova.
Ljubav, porodični i društveni život
Lav ponekad može da bude kralj drame. Imajte ovo na umu ako vaša veza krene nizbrdo na početku 2018. Ne mora biti vašom krivicom. Ali je teže da volimo druge ako trošimo previše vremena voleći sebe. Morate obraćati mnogo više pažnje na vaše voljene. Skrenite pažnju sa sebe neko vreme. Godišnji horoskop za Lava 2018. pokazuje da ljudi neće imati mnogo saosećanja za vas i da će vaša veza imati poteškoća u prvoj polovini 2018.
Moraćete da se oslonite isključivo na sebe ukoliko želite da riješite probleme. Ili još bolje, ne preuveličavajte stvari. Ako postoji problem, rešite ga i krenite dalje. Promena vaše reakcije na probleme ili više ljubavi sa vaše strane nego obično će pomoći da se vaša porodica, prijatelji i najbliži vrate tamo gde bi trebalo da budu – pored vas.
DEVICE
Zdravlje
Što se tiče zdravlja, nemate razloga za brigu. Zdravlje će biti dobro. Ostanite u formi, jedite zdravu hranu i poradite još malo na sticanju zdravih navika. Ako vam dosadi takav stil života, oprobajte se u nekom novom sportu i osetićete mnoge prednosti redovnog vežbanja.
Godišnji horoskop za Devicu 2018. pokazuje da će u ovoj godini dostići maksimum na mnogim poljima. Sve će biti lako, jednostavno i upravo onako kako želite, ali nećete imati ni previše avantura. To je u redu!
Uzbuđenje nije uvijek dobra stvar. Uživajte u jednostavnosti i radosti koju vam 2018. može donijeti. Koncentrišite se na građenje karijere i učvršćivanje veze na duge staze, ali takođe i cijenite osnovna zadovoljstva koja će vam život pružiti. Godišnji horoskop za Devicu 2018. pokazuje da ćete naći radost u svemu ove godine.
Cysticlean – Akutne i hronične infekcije urinarnog trakta su veoma česte i praćene neprijatnim simptomima kao što su: učestalo mokrenje, peckanje prilikom mokrenja, osećaj nedovoljnog pražnjenja i nevoljno mokrenje.Cysticlean je posebno efikasan kod dugotrajnih, upornih i ponavljajućih infekcija urinarnog trakta izazvanih bakterijom Ešerihijom koli, koja je jedan od načešćih uzročnika pomenutih infekcija. Cysticlean ne ispoljava nikakva neželjena dejstva, može se kombinovati sa drugim lekovima i uzimati u kontinuitetu bez vremenskih ograničenja. Bezbedan je za primenu i kod dece, trudnica i dojilja. S obzirom na činjenicu da ne sadrži proste šećere, Cysticlean se može primenjivati i kod dijabetičara!. Cysticlean je dostupan u svim apotekama kao i online na sajtu apoteke Lora http://shop.apotekalora.rs/bubrezi-i-mokracni-putevi/cysticlean-detail.html ili na tel: 064/816-31-24
Posao i finansije
U 2018. godini, važno je da prestanete da požurujete stvari. Godišnji horoskop za Devicu 2018. pokazuje da ovakva vrsta nepažnje može da dovede do ozbiljnijih problema u karijeri i finansijama. Umesto toga, potrebno je vreme da proverite da li ste sve uradili kako treba. Ako postoje labave strane na poslu, mogu da izazovu profesionalne probleme, pa ih zato što pre učvrstite.
Proveravajte dokumenta i to dva puta. Ne žurite u bilo koju vrstu dugoročnog rešenja ove godine, jer možete uleteti u nešto što će izazvati probleme u godinama koje dolaze. Poslujte preko advokata, računovođa i stručnjaka ove godine.
Godišnji horoskop za Devicu 2018. pokazuje da će vaša karijerastalan napredak od početka marta, ali ako pokušavate da ubrzate stvari, možda propustite još veće mogućnosti. 2018. ima mnogo nagrada za Devicu – zato vežbajte poverenje i sledite pravila.
Ljubav, porodični i društveni život
Godišnji horoskop za Devicu 2018. pokazuje da će početkom godine Device doživeti razdor u intimnim odnosima. Biće potrebno vreme da rešite probleme. Ne očekujte da se stvari jednostavno reše, samo zato što želite sve odjednom. 2018. će biti idealna godina da poradite na interpersonalnim odnosima uz stručnu pomoć ili podršku grupe.
Kada dođe juni, bićete u mnogo boljoj poziciji što se tiče davanja i primanja ljubavi. Prijatelji i porodica će biti tu tokom cele godine. Posvetite vremena ljudima koji vas vole i dobićete puno zauzvrat.
VAGA
Zdravlje
Dok god se fokusirate na balansiranje svog života ove godini, godišnji horoskop za Vagu 2018. pokazuje da neće biti zdravstvenih problema. Saturn dolazi da pomogne da se stvari stabilišu i povrati energiju i snagu. Ove godine ćete lakše ignorisati želju da radite više nego što možete.
Kod Vage, stabilnost i ravnoteža su veoma važni. Godišnji horoskop za Vagu 2018. pokazuje da će ovo biti velika godina, jer donosi toliko toga. To će inspirisati Vage da se dalje razvijaju i isprobaju nove stvari.
Budite spremni za neke sitne probleme na početku godine, pošto će biti izazova u pogledu karijere, ali to nije ništa što je nemoguće prevazići. Sigurno će se pojaviti neka posebna osoba koja će se truditi da zadobije vašu pažnju, ali držite strasti pod kontrolom. Ne želite da obećanje prave ljubavi sagori u plamenu ove romanse.
Conprosta Forte predstavlja novo osveženje za već prepoznatljiv preparat Conprosta – nakon 12 godina postojanja u našim apotekama zadobio je poverenje velikog broja pacijenata i lekara. Odlični efekti u tretmanu dobroćudnog uvećanja prostate i upale prostate, kao i posledičnih neprijatnih simptoma pomenutih oboljenja kao što su:učestalo noćno mokrenje, otežano i/ili nevoljno mokrenje, osećaj neispražnjenosti mokraćne bešike, bolovi u donjem delu stomaka, oslabljena potencija…Conprosta Forte je dostupna u svim apotekama kao i online na sajtu apoteke Lora http://shop.apotekalora.rs/prostata/conprosta-forte-tablete-detail.html ili na tel: 064/816-31-24
Posao i finansije
Godišnji horoskop za Vagu 2018. pokazuje da će vas mnoge stvari sustići. Loša finansijska odluka ili jednostavno loš tajming će izazvati nemir na poslu. Ne paničite.
Koristite svoju sposobnost da sporo i stabilno rešavate probleme. Da biste se vratili na pravi put, biće potrebno da preuredite neke stvari, što podrazumeva planiranje, koje vam dobro ide. Uprkos teškom početku, stres oko finansijskih odluka će vas motivisati da se potrudite i da napokon počnete da napredujete u svim oblastima života.
Ljubav, porodični i društveni život
Nova romansa samo što se nije rasplamsala! Ponekad vas previše strasti može dovesti do panike. Međutim, želja za posedovanjem nije uopšte romantična.
To treba da kontrolišete. Ako se osetite preplavljeni ljubavlju, ne stežite obruč previše. Usporite malo i opustite se. Vežbajte poverenje kako u romantičnim, tako i u platonskim vezama ili budite spremni za nesuglasice u letnjim mesecima. U smislu pronalaženja prijatelja ili nove ljubavi, budite otvoreni za sve. Godišnji horoskop za Vagu 2018. pokazuje da, bez obzira na put koji izaberete, mir i harmonija će preovladavati tokom novembra i decembra.
ŠKORPIJE
Zdravlje
Nakon naporne 2017, godišnji horoskop za Škorpiju 2018. pokazuje da ćete ući u novu godinu malo iscrpljeni. Dozvolite svom telu da se oporavi i dajte mu vremena za to. Kao što možete vidjeti iz drugih oblasti u svom životu, 2018. će vam doneti strast i kreativnu energiju za koju ne morate da se borite na način na koji ste morali u 2017. Međutim, ta energija će doći samo ako niste previše iscrpljeni da je primite. U prvom delu godine morate da verujete da je kreativnost odmah iza ugla i zato se opustite, meditirajte i dobro odmorite. Vitalnost će se vratiti uskoro.
Škorpije, odlučni ste da se stvari odvijaju onako kako ste vi zamislili. Ako ne bude tako, smešićete se spolja, a ključati iznutra, dok ne rešite problem. Godišnji horoskop za Škorpiju 2018. pokazuje da će vam ova godina pružiti puno zadovoljstava. Stvari će zaista ići vama na ruku, posebno u pogledu veza i karijere. Dakle, osmeh na lice i uživajte u 2018.
Conprosta – Prirodan put do zdrave prostate. Preporučuje se preventivno svim muškarcima posle četrdesete godine. Dijetetski suplement. Conprosta – visoko aktivni polen specijalne uljane repice u tabletama, pomaže kod svih neprijatnih simptoma uvećane prostate : čestog noćnog mokrenja, otežanog mokrenja, nedovoljnog pražnjenja mokraćne bešike, oslabljenog mokraćnog mlaza, nevoljnog mokrenja. Preporučuje se kod:prerane ili bolne ejakulacije, smanjenja libida, slabe erekcije izazvane bolešću prostate. Conprosta je dostupna u svim apotekama kao i online na sajtu apoteke Lora http://shop.apotekalora.rs/prostata/conprosta-tablete-detail.html ili na tel: 064/816-31-24
Posao i finansije
Godišnji horoskop za Škorpiju 2018. pokazuje da će ova godina doneti balans na svim poljima. Biće veoma uspešnih poslova, a produktivnost bi bila bolja kada bi mentalna snaga pokrenula volju na više akcije. Jupiter će vas podstaći da želite da promenite neke stvari, da vam zaista promena bude neophodna. Zato, ako ste nezadovoljni, proenite nešto. Vreme je da preispitate polja u kojima ne napredujete i da rizikujete da pokrenete stvari na bolje.
Vaša kreativnost će dostići vrhunac u ovoj godini, tako da možete skupiti hrabrost da isprobate sve lude ideje koje vam padnu na pamet.
Ljubav, porodični i društveni život
Škorpije, strast i ljubav nikada nisu bili problem za vas. Vama je uvek jasno šta želite i obično to lako i dobijete. Osobina koja vam ponekad nedostaje je druženje i povezivanje sa ljudima i u 2018. vrata za tu opciju će vam biti širom otvorena. Ako ste introvertni, vaš partner će vas zamoliti da se otvorite. Učinite to.
Ove godine ćete biti puni zanosne energije i kreativnosti. Prenesite nešto od ove energije na međuljudske odnose i bićete iznenađeni napretkom koji možete ostvariti. U početku će vam biti neprijatno, pa čak i zastrašujuće. Držite se. Godišnji horoskop za Škorpiju 2018. pokazuje da ćete biti nagrađeni. Ako ste bez partnera, što nikada kod vas ne traje dugo, budite strpljivi i sačekajte da se pojavi jedna posebna osoba.
STRELAC
Zdravlje
Sada kada se Pluton povlači, godišnji horoskop za 2018. pokazuje da će zdravstveno stanje Strelca biti mnogo bolje ove godine. Nažalost, moraćete da potrošite deo godine da biste popravili zdravstveno stanje iz prethodnog perioda. 2018. je idealna godina da uspostavite normalan san, redovno vežbate i zdravo se hranite. Biće potrebno više meseci da vratite ravnotežu svom organizmu, zato krenite od početka godine i mjenjajte sve što ne doprinosi vašoj celovitosti. Razmislite o uzimanju vitamina kao dodatak zdravoj ishrani. Budite istrajni u tome da vežbate bar pola sata dnevno. Vaše mentalno zdravlje se dosta borilo prošle godine i vežbe će puno pomoći da se vratite u dobru formu. Ova godina će zahtevati mnogo energije od vas, zato obezbedite sebi miran san i psihički odmor.
Godišnji horoskop za Strelca 2018. pokazuje da je ova godina puna vedrine! Iako će biti nekih uspona i padova, opšti pozitivan stav Strelca će održati stvari pod kontrolom. Ako ne ide uvek sve kako treba, ne plašite se da potražite pomoć od onih koji imaju iskustva i mogu da vam pomognu. Okretanje ka iskustvu je najbrži način da naučite. Kad se suočite sa nevoljama kojih će možda biti u 2018, budite spremni da učite iz njih i napredujete. Na taj način ćete imati mogućnost da se menjate i rastete kao ličnost.
BOLex flaster – Zaboravite bol! Specijalno dizajniran flaster za postepeno oslobađanje aktivnih supstanci tokom 12 sati. BOLex flaster lokalno pospešuje cirkulaciju i dovodi do olakšanja kod bolnih stanja. Preporučuje se kod išijasa, lumbaga, bolova u mišićima i zglobovima. Bolex je dostupan u svim apotekama kao i online na sajtu apoteke Lora http://shop.apotekalora.rs/bol/bolex-flasteri-detail.html ili na tel: 064/816-31-24
Posao i finansije
Godišnji horoskop za Strelca pokazuje uspone i padove. U prethodnoj godini bilo vam je važno da napredujete u pogledu karijere i finansijskog statusa. U 2018. godini, Strelcu će biti naporno toliko planiranje. Nasuprot tome, buduće planiranje i trud ćete ostaviti po strani. Godišnji horoskop za Strijelca 2018. pokazuje da, dok god ste skoncentrisani na zadovoljstvo, sve će biti u redu. Ukoliko niste, morali biste da se potrudite da održite svoj posao i spriječite nazadovanje u karijeri.
Ljubav, porodični i društveni život
Lojalan u svemu, Strelac ponekad želi da sazna ko su osobe koje nisu u njegovom taboru. Godišnji horoskop za Strelca 2018. pokazuje da će ovo biti problematična godina, u pogledu porodičnih odnosa i prijateljstva. Međutim, možda nije loše saznati na koga možete da računate. Što se tiče vas, bićete u maksimalnoj formi u 2018., sa svim kvalitetima koje čine Strelca tako privlačnim. To može izazvati ljubomoru kod pojedinih prijatelja koji se osjećaju ugroženim u vašoj blizini. Nemojte donositi nikakve važne odluke, ali nemojte se ni ograničavati. Sprijateljite se sa kim želite. To je vaš život. Pa ipak, udaljite se od prijatelja koji imaju zajedljive komentare. Do kraja godine, vaši pravi prijatelji će i dalje biti u blizini. Kao i jedna posebna osoba.
JARAC
Zdravlje
Vreme je da preispitate svoj stil života, prema godišnjem horoskopu za Jarca 2018. U prošlosti ste se provlačili ne obraćajući pažnju na zdravlje. Ipak, moraćete da promenite brigu o sebi. Psihički, moraćete da se borite sa uticajem Saturna. Ako obratite pažnju na ono što je potrebno vašem tijelu, onda je to odgovarajuća ishrana, vežbanje i odmor.U svakom slučaju, naći ćete mir i životnu ravnotežu do jeseni. Samo je pitanje da li želite da potrošite ovu godinu boreći se sa sobom, ili trudeći se da popravite zdravstveno stanje.
U svetu Jarca, nezavisnost je ključna reč. Vi znate šta želite i imate malo strpljenja da čekate da vam neko drugi dozvoli da to i dobijete. Ova godina će vam dozvoliti lep odmor od borbe, jer godišnji horoskop za Jarca 2018. pokazuje da ćete dočekati uspeh kao rezultat prethodnog napornog rada. Možda ćete osećati društveni pritisak zbog želje da provedete kvalitetno vreme sa samim sobom, pa se zato potrudite da izbalansirate te dve strane. Uživajte u vremenu koje ste odvojili za sebe, ali uživajte i u druženju sa drugima, jer ćete samo tako stvoriti pozitivnu atmosferu i mir.
Blefaritto šampon, gel, maramice – Linija prirodnih preparata na bazi ulja čajnog drveta (Tea tree oil) namenjenih za tretman upale očnih kapaka – blefaritisa. Simptomi:Crvenilo oko očiju,Svrab kapaka,Osećaj da imate nešto u oku (poput zrna peska),Suvoća oka,Skoreni gnoj ili krmelji na rubovima kapaka,Često opadanje trepavica, perutanje kože kapaka. Način primene: Blefaritto proizvodi se nanose preko spoljne površine kapaka dok je oko zatvoreno! Blefaritto šampon, gel, maramice su dostupni u svim apotekama.
Posao i finansije
Godišnji horoskop za Jarca 2018. pokazuje da je poverenje na vašoj strani u 2018, zahvaljujući uticaju Sunca na svako polje vašeg života. Po običaju, ljudi će vas nadgledati i pitati se kako sve postižete. Ne dozvolite da to utiče na vaš napredak. Dobra vijest za sve ostale je da ćete biti naročito otvoreni. Bićete spremni da podijelite svoje tajne, svoju energiju i uspijeh. Samo budite oprezni.Postoji razlika između rada u timu i žrtvovanja svog napora da biste ostali popularni. Budite svesni onih koji pokušavaju da ukradu plodove vašeg truda. Naravno, ne treba previše da brinete, jer svi znaju da ste vi onaj koji pokreće stvari.
Ljubav, porodični i društveni život
U pogledu društvenog života, Mars će malo uticati na vas u 2018. godini. Godišnji horoskop za Jarca 2018. pokazuje da će početak uticaja Marsa učiniti da ne budete društveni kao obično, pa čak i mrzovoljni. Ljudi će biti začuđeni vašim kratkim fitiljem ili nedostatkom želje za izlascima ili proslavama. Socijalizacija sa pozitivnim ljudima je zapravo veoma važna zbog energije koju ste potrošili u prethodnoj godini.Godišnji horoskop za Jarca 2018. pokazuje da ove godine treba da se fokusirate na revitalizaciju i oblasti koje su bitne, umesto da gubite energiju na nevažne stvari. Do jeseni ćete bolje razumeti kako da nađete ravnotežu u životu. Savladavanje unutrašnjih strahova će vas učiniti sposobnijim i u drugim oblastima vašeg života. Nemojte očekivati velike korake na interpersonalnom nivou ove godine ukoliko ne radite na sebi i kultivišete svoju ličnost.
VODOLIJA
Zdravlje
Zdravom telu je potreban smiren um. Kad vaš unutrašnji svijet počne da se smiruje, tek tada ćete osetiti efekte povratka energije. Osetićete direktnu korelaciju između vitalnosti i mentalnog napretka. Nastavite da radite na unutrašnjem miru i spokojstvu i trudite se da izbacujete stres na dnevnom nivou kroz relaksaciju. Nema mesta za zabrinutost za Vodolije u 2018. godini, zato što mirno stanje vašeg uma neće tolerisati odvlačenje pažnje sa pozitivnog stava.
Vodolija je poznata po dopadljivom, prijateljskom karakteru. Neke od osobina koje privlače ljude oko vas su vaša iskrenost i ljubaznost. Takođe, ljudi imaju poverenja u vas, jer nikada ne otkrivate tajne koje vam povere. Deo vaše popularnosti leži i u vašoj želji za nezavisnošću, što može učiniti da djelujete neuhvatljivo i misteriozno s’ vremena na vreme. Takođe, ljudi mogu da osećaju kao da vas zaista ne poznaju. Pa ipak, to je u redu. Iako lako privlačite druge, vama je potpuno ugodno da budete okrenuti sebi. Godišnji horoskop za Vodoliju 2018. pokazuje da vaša interesovanja leže u razotkrivanju misterija života. Najviše ćete pokazati interesovanje za ljude koji mogu u vama da pobude kreativne ideje. Nisu vam potrebni drugi u meri u kojoj ste vi potrebni njima, što može dovesti do sukoba, kada je riječ o ličnim vezama. Godišnji horoskop za Vodolije 2018. pokazuje će ova godina biti veoma povoljna, zahvaljujući interakciji planeta. Spremite se za mirnu godinu, u kojoj ćete ubirati plodove svog prethodnog truda.
Regulex – Aktivno se borite protiv dijabetesa koristeći Regulex kapsule
Regulex kapsule ublažavaju komplikacije dijabetesa kao što su: gubitak vida, otkazivanje rada bubrega, neuropatija, dijabetično stopalo i oštećenje krvnih sudova koje dovodi do infarkta i šloga. Osim navedenog, dokazano je i da aktivni sastojci Regulex-a smanjuju nivo ukupnog holesterola i triglicerida što dodatno štiti krvne sudove i sprečava moguće komplikacije (ateroskleroza, infarkt, šlog)
Regulex je dostupan u svim apotekama kao i online na sajtu apoteke Lora http://shop.apotekalora.rs/dijabetes/regulex-30-kapsula-detail.html ili na tel: 064/816-31-24
Posao i finansije
Godišnji horoskop za Vodoliju 2018. pokazuje da će ove godine ubirati plodove iz minulog rada. Možda nećete doživeti spektakularan finansijski uspeh, ali ćete svakako napredovati. Ako neki projekti ne naiđu na podršku, to će vas samo podstaći da istupite sa novim i svežim idejama i budete bolji nego pre. Najbolje je da započnete nove projekte krajem proleća ili da dalje razvijate one koji su počeli da rastu.Zapamtite, korov može da ubije ono što pokušavate da uzgajate. Neptun još uvek obituje u vašoj kući novca ove godine. Oslobodite se starih ideja, uložite u nove. Potrudite se da ostavite dugove iza sebe, kao i poteškoće i probleme da biste napravili mesta za buduću produktivnost.
Ljubav, porodični i društveni život
Ovo je godina za promene. Često Vodolije izbjgavaju romantične ili intimne odnose na duge staze u korist svoje nezavisnosti. Zahvaljujući kretanju Neptuna, kako pokazuje godišnji horoskop za Vodoliju 2018., vaša osetljiva priroda će čeznuti za životnom lekcijom koju pravo vezivanje može doneti. To znači da ćete vezi u kojoj ste se našli dati šansu da postane dublja i smisaona.Venera će vas podstaći da uživate u zadovoljstvima i u novoj, dubljoj prisnosti sa partnerom. Do jeseni, mogućnost da otvorite svoje srce zauvjek je velika. Ne plašite se da predate celog sebe u tom periodu. Možda ste još uvek nespremni da se posvetite nekome u potpunosti, ali je i vreme da se oslobodite unutrašnjih strahova. Vaša mirna priroda će vam i ovog puta pomoći da postignete zajedništvo.
RIBE
Zdravlje
Lako je da se osjećate dobro kada vam u životu ide sve kako treba! Posle napornog posla koji ste odradili, zaslužili ste priznanje. Ali, ne dozvolite da se samo prepustite zadovoljstvima. Morate stalno voditi računa o ispravnom načinu života kako ne biste ugrozili svoje zdravlje. Uprkos uspehu koji ćete iskusiti na početku godine, budite umereni u svemu. To će biti ključna rečenica ukoliko želite da budete zdravi u 2018. godini.
Biser maska – Za akne, bore, pege i fleke. Unazad milenijumima se koristi, ali zbog nedostupnosti pre par hiljada godina bio je neprocenjivo blago, pa su mogli da ga koriste samo članovi carskih porodica. U prošlom veku otkriven je način za uzgoj bisernih školjki, gde vec sebi mogu da ga priušte i imucniji članovi drustva, a u protekloj deceniji je poprilicno popularizovan te je napokon i biserni prah postao dostupan prosečnoj osobi. Biser je za negu kože kao voda za žedj. Nakon prve upotrebe Biserne maske i to posle samo 10 do 15 minuta Vase lice je zategnutije, akne isušenije, koža nežnija… Redovnom upotrebom primeticete da su oziljci i duboke bore sve neupadljiviji, a pege i fleke sve bledje i tako do potpunog nestanka. Biser maska za lice je dostupna u svim apotekama kao i online na sajtu apoteke Lora http://shop.apotekalora.rs/nega-lica/biser-maska-za-lice-detail.html ili na tel: 064/816-31-24
Posao i finansije
Vaš naporan rad će se napokon isplatiti, kako pokazuje godišnji horoskop za Ribe u 2018. U ranijim delu godine, najverovatnije ćete dobiti novčani podsticaj. Ako niste otpočeli neki novi projekat, nije bitno. Sreća će vas stalno pratiti u finansijskom smilsu, pa se zato ne treba opterećivati.Sve dolazi na svoje mesto, i u trenucima kad mislite da je sve izgubljeno, nećete biti ni svesni kakve vas sve mogućnosti okružuju. Pa ipak, najbolji dio godine za poslovanje je prvi kvartal, dok će u kasnijem periodu vaš uspeh biti propraćen problemima. Budite spremni da vrijedno radite, jer će prvi period lakog uspeha bez prevelikog napora brzo proći.
Ljubav, porodični i društveni život
Što se tiče porodice i prijatelja, sve je u redu. Imaćete udobnost i bliskost, ali morate i vi uložiti više truda u prijateljstva i odnose sa ljudima. U julu, vaša veza će naići na poteškoće. To će biti dobar trenutak za prevrednovanje vašeg odnosa. Da li se u njemu osećate dobro? Ako je odgovor ne, onda morate da sagledate ono što dajete ili dobijate za uzvrat.Problemi leže u jednom od vas. Odvojite vremena da biste saznali odakle potiču problemi i pokušajte da ih rešite. Iako će biti prostora za nesporazume i u septembru i oktobru, važno je da stalno ulažete ljubav, nežnost i povjerenje u vašu vezu. Ako stvari krenu nizbrdo, shvatićete da li možete da računate na osobu sa kojom ste u vezi.
Lekari savetuju: Šta nikako ne bi trebalo da radite pre seksa
Žene pre seksa nikako ne bi trebalo da uriniraju, jer na taj način povećavaju rizik od nastanka bolnih urinarnih infekcija, tvrdi urolog Dejvid Kaufman.
On navodi da ta ideja pre i nakon seksualnog odnosa toliko učestala da se pretvorila u globalni mit u koji svi veruju, piše Daily Mail.
Ipak, ističe da je jedan deo mita tačan – onaj po kom žene obavezno treba da uriniraju nakon seksa, jer se na taj način ispiraju bakterije s kojima se dolazi u kontakt, a čest su uzrok infekcije mokraćnih puteva.
Ipak, s druge strane, uriniranje pre seksa je najveći uzročnik zapaljnja, odnosno infekcija koje nastaju tokom ili posle seksa. Seks kao uzrok problema i preterivanje sa seksom može da bude opasno za žensko zdravlje, tvrde naučnici.
Dugotrajni seks kao i nekoliko odnosa na dan mogu da uzrokuju infekciju urinarnog trakta. Ova bolest može biti jako bolna, piše Women’s Health.
“Mokraćna cev se nalazi uz vaginu što znači da tokom seksa bakterije iz genitalija lako prelaze u mokraćovod. Što je trenje veće to je i veći rizik od infekcije”, ističe američki ginekolog Meri Džejn Minkin.
Infekcija je češća kod žena koje nisu nikad rađale, a neke žene mogu da je dobiju nakon svakog seksualnog odnosa.
Rizik se može smanjiti ako se pre i nakon seksa mokri, napominje je Beverli Vipl, pofesorka sa Univerziteta Nju Džersi.
Simptomi se najčešće pojave u roku jednog ili dva dana, a karakteriše ih bol kod mokrenja, učestalo mokrenje, promena boje urina i bolovi u području iznad stidne kosti. Ako se ne leči na vreme može prouzrokovati infekciju mehura i bubrega.
Čim primetite prve simptome preporučuje se da se obratite lekaru. On će po potrebi prepisati antibiotike koji će leče infekciju.
Takođe, treba povećati unos vode ili soka od brusnice što će pospešiti mokrenje, a samim tim i čišćenje bakterija iz urinarnog trakta. Sve dok se infekcija ne izleči seks je najbolje izbegavati.
Pre seksa se ne pije ni svaki lek. Antihistaminici, lekovi koji standarno deluju za smanjivanje simptoma alergije poput osipa, oticanja ili svraba, nešto su što žene ne bi trebalo da piju pre seksa.
Naime, istraživanja su pokazala da antihistaminici deluju tako što opuštaju sva tkiva tela – od usne duplje pa sve do genitalnog područja. Samim tim, podsticanje uzbuđenog stanja za ženu će biti otežano, čime će se smanjiti i količina vaginalne sluzi.
Ona je tu da učini seks ugodnim, ali i pospeši orgazam, pa bi upravo tableta za alergiju mogla da učini seks manje prijatnim.
izvor: express.hr
Kako funkcioniše Viagra i šta se nakon uzimanja događa u organizmu – iz minuta u minut
Muškarci, znamo da je odlična stvar uzeti plavu pilulu sat vremena pre seksualnog odnosa, ali ona se u telu zadržava satima tako da, realno, možete imati više odnosa u jednom danu…Pogledajte šta se sve može dogoditi…
Čak polovina muškaraca između 40 i 70 godina doživelo je erektilnu disfunkciju, a veliki broj njih je spas potražila u maloj plavoj piluli – Viagri.
Svi su svesni njenog dejstva, ali retko ko zna kako ona stvarno funkcioniše i šta se nakon uzimanja Viagre događa u organizmu. Napravljeno je istraživanje kako bi objasnile hemijske reakcije u telu i njihov uticaj na seksualni život muškarca.
U prvih 12 minuta
Telo brzo apsorbira Viagru, a deo muškaraca koji pati od erektilne disfunkcije će osetiti prve efekte, tj. dobiti erekciju u prvih 12 minuta nakon uzimanja tablete.
To je dobra vest.
U 27 minuta
Ako muškarac nije doživeo erekciju u toku prvih 12 minuta onda je može doživeti za pola sata. Istraživanje je pokazalo da je najviše muškaraca dobilo erekciju 27 minuta nakon uzimanja pilule.
Doktori upozoravaju da ako se i onda ništa ne dogodi da muškarci trebaju pričekati do sat vremena jer još uvek postoji mogućnost za erekcijom.
U 57 minuta
Pilula sada postiže svoju maksimalnu koncentraciju u krvi i to je glavni razlog zašto se preporučuje muškarcima da je uzmu sat pre seksualnog odnosa.
U 4 sata
Sad se već doza pilule u telu smanjila za 50%, ali to ne znači da više nije moguće postići erekciju. Pogrešno je mišljenje da se erekcija ne može postići nakon isteka ovog vremena.
U 10 sati
U jednom od istraživanja, ispitanici su lako mogli postići erekciju čak i nakon 10 sati od uzimanja pilule. Čak i 12 sati kasnije mnogo muškaraca može postići erekciju, ali smanjuje se njeno trajanje, u proseku na 16 minuta.
U 24 sata
Nakon 24 sata skoro svi tragovi pilule nestaju iz krvotoka, a s njim i svaka pomoć s erekcijom.
Izvor: 24sata.hr